Dank der entschlossenen und wirksamen Maßnahmen hat China die Epidemie unter Kontrolle gebracht, das Leben hat sich wieder normalisiert und die Wirtschaft läuft wieder normal. Die Epidemie hält jedoch weltweit an, und die Präventions- und Kontrollmaßnahmen müssen normalisiert werden. Die Konzeption und der Betrieb von Klimaanlagen in China nach der Epidemie haben die Menschen zum Nachdenken angeregt. Die folgende Diskussion über verschiedene Ansichten und Maßnahmen wird daher zur Normalisierung der Epidemieprävention in der Zukunft beitragen.
Da sich die Umweltkontrolle zur Epidemieprävention und -kontrolle von der Kontrolle komfortabler Klimaanlagen in nicht-medizinischen Zivilgebäuden unterscheidet, werden in diesem Artikel die Gegenmaßnahmen für Klimaanlagen in der Zeit nach einer Epidemie nicht systematisch erläutert, sondern es werden einige Bedenken hinsichtlich des Zwecks der Gegenmaßnahmen sowie der Präventions- und Kontrollziele von Klimaanlagen in der Zeit nach einer Epidemie zu Ihrer Information dargelegt.
- Die richtigePositionierungzur Verbreitung des neuen Coronavirus
DerDDiagnose undTBehandlung vonNRomanCCoronavirusPNeumonie(Testversion 8), herausgegeben am 19. August 2020, zeigt deutlich, dass das neuartige Coronavirus hauptsächlich durch Atemtröpfchen und engen Kontakt sowie Kontakt mit viruskontaminierten Gegenständen verbreitet wird. Längerer Aufenthalt in einer relativ geschlossenen Umgebung mit hohen Aerosolkonzentrationen kann auch zu einer Aerosolübertragung führen. „Da das neuartige Coronavirus aus Kot und Urin isoliert werden kann, muss darauf geachtet werden, dass es die Umwelt nicht verschmutzt und zu einer Kontakt- oder Aerosolübertragung führt.“ Dies hilft uns, den Übertragungsweg von COVID-19 richtig zu identifizieren. Dies wird auch durch eine große Anzahl von Infektionsfällen während der Epidemie bestätigt. Das Tragen von Masken, das Einhalten sozialer Distanz und Händewaschen gelten als die wirksamsten Maßnahmen zur Prävention und Eindämmung der Epidemie.
Normalerweise verteilt sich das Virus bei guter Luftübertragung und -diffusion durch den Luftstrom kontinuierlich und verdünnt sich gleichzeitig. Die Viruskonzentration nimmt dann kontinuierlich ab, sodass nur eine geringe Menge Bakterien über die Luft übertragen werden kann. Darüber hinaus verlieren die mitgeführten Bakterienpartikel durch Hitze, Feuchtigkeit und UV-Licht schnell an Vitalität, es sei denn, sie verfügen über enorme Vitalität (oder können lange in der Luft überleben). Bisher gibt es keine Hinweise darauf, dass COVID-19 die beiden oben genannten Eigenschaften aufweist. Man kann lediglich sagen, dass die Wahrscheinlichkeit einer Übertragung von COVID-19 über die Luft begrenzt ist. Die Möglichkeit einer Infektion über die Luft ist sehr gering. Die WHO ist nach wie vor der Ansicht, dass sich SARS-CoV-2-Aerosole in luftleeren oder geschlossenen Räumen verbreiten können. Dies ist jedoch nicht der Hauptübertragungsweg, obwohl am 6. Juli im Journal of Clinical Infectious Disease (Oxford University Journal) ein offener Brief veröffentlicht wurde, der von 239 Wissenschaftlern aus 32 Ländern unterzeichnet wurde.
Da die infektiöse Dosis in der Luft für eine Übertragung nicht ausreicht und die Tröpfchen nicht lange schweben und sich nicht über große Entfernungen verbreiten können, sind die im offenen Brief erwähnten Superübertragungsereignisse während der Epidemie verwirrend. Daher schlagen wir die Hypothese der Übertragung durch Aerosolwolken vor. Aerosolwolken sind eine mit bloßem Auge nicht wahrnehmbare Zweiphasenströmung aus Dampf und Flüssigkeit.
Der Zustand der Aerosolwolke kann dazu führen, dass Tröpfchen mit Viruspartikeln schweben, die vom Luftstrom getragen werden. Der Weg und die Richtung ihrer Übertragung sind sehr klar.
Aerosolwolken können Viruspartikel ansammeln, die sich nur schwer verbreiten und übertragen lassen und eine längere Überlebensdauer haben. Daher können sich lokal leicht große Mengen Viren ansammeln und eine Infektionsdosis über lange Zeit und große Entfernung aufrechterhalten. Man geht davon aus, dass die Bildung von Aerosolwolken mit Faktoren wie geschlossenen Innenräumen, schlechter Belüftung, hoher Personendichte, hoher Luftfeuchtigkeit (Abb. 1) und der Tröpfchengröße usw. zusammenhängt. Die Hypothese der Aerosolwolke kann diese Superübertragungsereignisse daher gut erklären. Ähnliche Hypothesen finden sich auch in ausländischen Dokumenten (Abb. 3), obwohl sich Definitionen und Erklärungen unterscheiden. Umweltfaktoren wie Temperatur, Luftfeuchtigkeit und Verschmutzung können die Überlebensfähigkeit des Virus COVID-19 beeinträchtigen, indem sie dessen Protein an der Oberfläche und seine Lipidmembran schädigen. Die aktuelle Theorie besagt, dass seine Stabilität bei höherer Luftfeuchtigkeit (≥ 80 %) zunimmt (Abb. 1).
Abb. 1: Die Beziehung zwischen der Lebensdauer von Viruströpfchen und dem Partikeldurchmesser sowie der relativen Luftfeuchtigkeit.
Abb. 2: Der Tropfendurchmesser und seine Übertragungsreichweite
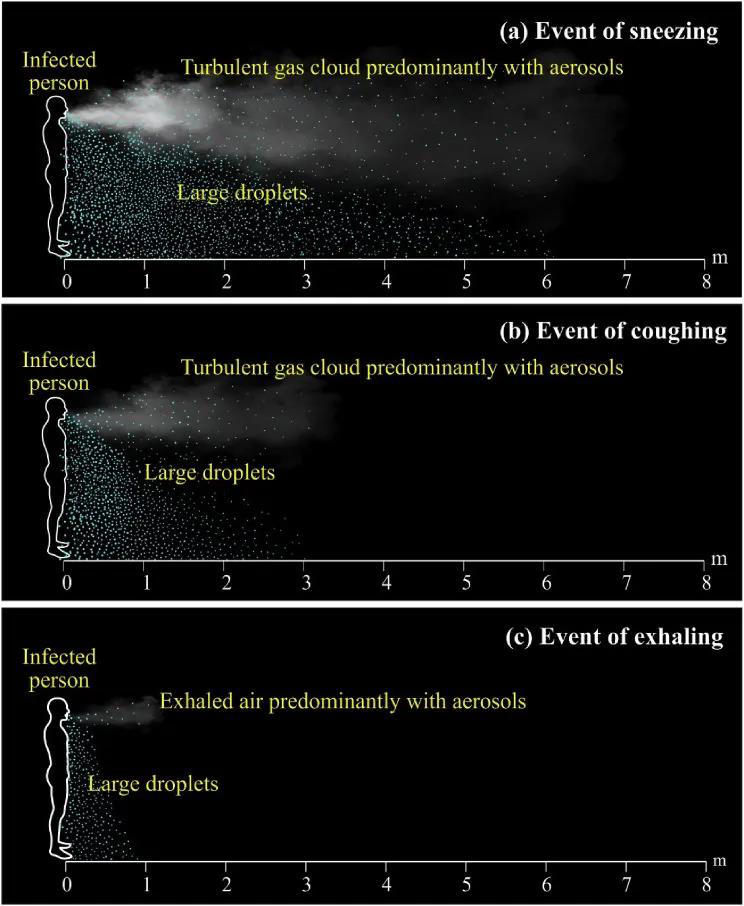
Abb. 3 Niesen, Husten, Ausatmen von Wolken und ihre Übertragungsdistanz
2. Gegenmaßnahmen der Luft-Klimaanlage in Post-Epidemie Zeitspanne
Da sich die Präventions- und Kontrollmethoden für Krankheitserreger sowie die Anforderungen und Maßnahmen zur Kontrolle des Raumklimas bei Epidemien von denen komfortabler Klimaanlagen unterscheiden, können die Kontrollmethoden für Krankheitserreger nicht auf der Grundlage logischer Überlegungen und des gesunden Menschenverstands verstanden werden.
2.1 Fokus auf die Kontrolle der Aerosolwolkenübertragung
Bei der Kontrolle der Verbreitung von COVID-19 in der Raumluft geht es weniger um die Kontrolle der Übertragung von Aerosolwolken.
Die Ergebnisse zeigen, dass die Aerosolwolke eine gute Luftstromfolgeleistung, einen schmalen Übertragungsweg und eine klare Richtung aufweist.
Im Gegensatz zur Übertragung durch die Luft, die sich weiträumig ausbreiten und den gesamten Raum durchdringen kann, schweben Aerosolwolken mit der Luft in die Nähe der Atemwege anfälliger Personen (Abb. 4), wo sie eingeatmet werden und eine Infektion verursachen können, selbst wenn ein sicherer Abstand eingehalten wird. Die Unsicherheit der Aerosolwolkenübertragung offenbart die Zufälligkeit der Infektionsgefahr und stellt unsere traditionellen Theorien zur Belüftung oder Infektionsprävention und -kontrolle, wie z. B. sicherer Abstand, persönlicher Schutz, Expositionszeit, Infektionsrisiko oder -wahrscheinlichkeit, in Frage.
Abb. 4 Simulation der Aerosolwolkenübertragung
Um die Übertragung von Aerosolwolken zu kontrollieren, gibt es drei Möglichkeiten:
1) Die grundlegendste Maßnahme besteht darin, die Bildung von Aerosolwolken zu vermeiden, ihr Auftreten zu reduzieren (z. B. durch das Tragen von Masken, die Kontrolle der Personaldichte, das schnelle Absetzen der Tröpfchen durch die Luftzirkulation in Innenräumen) und für eine gute Belüftung der Innenräume zu sorgen (Verdünnung der Schadstoffe in Innenräumen und Vermeidung der Ansammlung von Feuchtigkeit in Innenräumen).
2) Sobald sich eine Aerosolwolke gebildet hat, scheinen die Übertragungsunsicherheit und die Zufälligkeit der Infektion unkontrollierbar. Die einfachste Möglichkeit, die Übertragung der Aerosolwolke zu verhindern, besteht darin, horizontale Luftströmungen in Innenräumen zu vermeiden, die Aerosolwolke schnell absinken zu lassen und sie dann durch die Belüftung aus dem unteren Abluftauslass (Rückluftauslass) abzuführen.
3) Die einfachste Möglichkeit, die Übertragung von Aerosolwolken zu verhindern, besteht darin, diese durch äußere Einflüsse zu zerstreuen. Der Luftstrom in der Lüftung wird die Aerosolwolke kontinuierlich aufwirbeln oder zerstreuen. Solange die infektiösen Partikel dezentralisiert sind und ihre Konzentration sinkt, sind sie nicht übertragbar. Eine Reduzierung der Luftfeuchtigkeit in Innenräumen auf 40–50 % ist ebenfalls eine Kontrollmethode, allerdings mit hohem Energieverbrauch.
2.2 Fokus auf Prävention und Bekämpfung von Krankheitserregern
Die Prävention und Kontrolle von Krankheitserregern während einer Epidemie ähnelt in gewisser Weise der Umgebungskontrolle in der Pharma- und Medizinbranche. Sie unterscheidet sich jedoch von der biologischen Reinigungstechnologie und dient der Vorbeugung von Coronaviren in komfortablen Klimabereichen. Wir ziehen zunächst Erkenntnisse aus pharmazeutischen und medizinischen Kontrollkonzepten, um den Unterschied zu komfortablen Klimaanlagen zu erläutern.
| Klimaanlagen-Steuerungsmethode | Methode zur Krankheitserregerkontrolle | |
| Kontrollmethode | Parameterkontrolle (Temperatur/Feuchtigkeit/Schadstoffkonzentration) | Risikokontrolle (Verringerung des Verschmutzungs-/Infektionsrisikos) |
| Kontrollpunkte | Verdünnung im gesamten Raum, Fokus auf die durchschnittliche Konzentration im gesamten Raum | Schlüsselpunktkontrolle (Ziel ist der Infektionsweg, z. B. die Atemwege) |
| Luftstromverteilung | Mehrere Luftstromverteilungen sind zulässig. | Zuluft von oben und Rückluft nach unten, die Bakterien werden abgesetzt und ausgetragen. |
| Expositionszeit | Keine Anfrage | Belichtungszeit minimieren |
| Kontrolle | Wertkontrolle (Kontrollgenauigkeit von Temperatur und Luftfeuchtigkeit) | Ausmaßkontrolle (Infektionsdosis, nicht Zahlenunterschied) |
| Einstellung & Kontrolle | Verzögerungsanpassungssteuerung (Anpassung nach Erkennung der Temperatur- und Feuchtigkeitsabweichung) | Vorabfestlegung von Grenzwerten (Vorabregelungen wie Warngrenzen, Abweichungskorrekturgrenzen und Wirkungsgrenzen für Arzneimittel) |
| Frische Luft | Frischluft transportiert den Großteil der Wärme, Feuchtigkeit und des Staubs. Normalerweise wird ein minimales Frischluftvolumen verwendet. Aus Energiespargründen kann während des Jahreszeitenwechsels ein variables Frischluftvolumen verwendet werden. | Frische Luft enthält keine Krankheitserreger, ist sauber und trägt zur Seuchenbekämpfung bei. Je mehr Frischluft zugeführt wird, desto besser. Der konstante Druckunterschied verändert voraussichtlich das Frischluftvolumen, während der Druckunterschied zwischen Innen- und Außenluft unverändert bleibt. |
| Filtration | Legen Sie Wert auf Frischluftfilterung | Achten Sie stärker auf die Filterleistung der Zuluft |
| Korrekturzeit für Abweichungen | Keine Anfrage | Legen Sie Wert auf die Selbstreinigungszeit der dynamischen Verschmutzung (Abweichungskorrekturzeit). |
| Zuluft | Ermöglicht variable Luftmengen, bedarfsgerechte Belüftung und intermittierende Belüftung | Nimmt im Allgemeinen das Nennluftvolumen an |
| Gerät konfigurieren | Allgemeine Anforderungen | Hohe Redundanz |
| Druckdifferenzregelung | Allgemeine Anforderungen | Kontrollieren Sie den geordneten Druckgradienten zwischen verschiedenen Regionen |
| Persönliche Voraussetzungen | Keine Anfrage | Legen Sie Wert auf persönlichen Schutz und stärken Sie die Immunität |
Abb. 1 Unterschiede zwischen den Konzepten zur Prävention und Kontrolle von Krankheitserregern und denen zur Belüftung von Klimaanlagen.
In der Zeit nach der Epidemie können drei wirksame Präventions- und Kontrollmaßnahmen – das Tragen von Masken, das Einhalten von Abstandsregeln und Händewaschen – möglicherweise nicht mehr durchgesetzt werden. Die Kontrolle der Personaldichte muss jedoch weiterhin berücksichtigt werden. Die Gegenmaßnahme von Klimaanlagen in der Zeit nach der Epidemie dient der Vorbeugung einer Coronavirus-Infektion. Die Unterschiede der Kontrollmethoden sind in Tabelle 1 aufgeführt. Welche Aspekte sollten wir neben den auf logischem Denken oder gesundem Menschenverstand beruhenden Spekulationen über präventive Gegenmaßnahmen von Klimaanlagen beachten? Einige Gegenmaßnahmen können in die komfortable Klimaanlage integriert werden, andere dienen möglicherweise nur als Backup-Lösung. Hier einige Beispiele:
1) Gesamtkontrolle oder Schlüsselpunktkontrolle
Klimatechniker betrachten die Gesamtsituation und kontrollieren beispielsweise Temperatur, Luftfeuchtigkeit und Kohlendioxidkonzentration im gesamten Raum. Infektionsschutzexperten konzentrieren sich auf Details und wichtige Punkte und unterbinden Infektionswege je nach Infektionsquelle. Auch die detaillierte Gestaltung der Zu- und Abluft verdient Aufmerksamkeit. Unzählige Fälle haben gezeigt, dass Details über Erfolg oder Misserfolg der Infektionskontrolle entscheiden. Details sind Monster.
2) Verdünnung in der gesamten Kammer oder In-situ-Sedimentation
Der größte Schadstoff in Komfortklimaanlagen ist CO2. Da sich überall im Raum Menschen aufhalten und jeder CO2 produzieren kann, stellt es eine großflächige Quelle dar. Bakterien in Innenräumen werden in der Regel von einzelnen Patienten ausgeatmet und verbreiten sich über kurze Distanz; es handelt sich um eine Punktquelle. Daher können Kontrollmaßnahmen nicht den gesamten Raum mit Frischluft verdünnen, um punktuelle Infektionen einzudämmen, wie es bei der CO2-Kontrolle der Fall ist. Auch die Frischluftmenge kann nicht durch einen CO2-Sensor geregelt werden. Die von Coronavirus-Patienten ausgeatmeten Tröpfchen können Umgebung direkt infizieren und warten nicht, bis sie verdünnt sind. Sobald der Erreger ausgeatmet ist, muss er sich schnell vor Ort absetzen, um eine Übertragung zu verhindern. Die Absetzung vor Ort ist der wirksamste Weg, um die Ansteckung zu verringern. Die Eindämmung punktueller Infektionen durch die Erzeugung eines Vielfachen der Raumluftmenge zur Verdünnung verursacht nicht nur einen hohen Energieverbrauch, sondern hat auch eine geringe Wirkung.
3) Sterilisation oder Filtration
Frischluft enthält bekanntlich keine Krankheitserreger. Der Hauptzweck der Frischluftfilterung ist die Staubentfernung. Sollten dennoch Krankheitserreger im Raum vorhanden sein, sollte der Rückluftfilter deren Eindringen in das System verhindern. Der Widerstand von HEPA-Filtern ist jedoch recht hoch, was den Einsatz in zivilen Gebäuden erschwert oder unmöglich macht. Aufgrund des begrenzten Platzes in Innenräumen können die ausgeatmeten Tröpfchen nicht innerhalb kurzer Zeit zu kleinen Partikeln verdampfen. Die Rückluftfilterung dient daher hauptsächlich der Entfernung großer Tröpfchen. Unser Kontrollziel ist die Verhinderung der Ansammlung von Krankheitserregern im Raum. Daher sollten bei der Auswahl der Rückluftfilter die Sterilisationseffizienz und der Widerstand des Filters berücksichtigt werden.
Artikel 7.1.11 des GB 51039-2014-Codes für die Gestaltung von Gebäuden allgemeiner Krankenhäuser besagt:
Der Rückluftauslass der zentralen Klimaanlage und des Gebläsekonvektors muss mit einer Filteranlage ausgestattet sein, deren Anfangswiderstand unter 50 Pa liegt, deren erste Durchgangsrate an Mikroorganismen unter 10 % liegt und deren Durchgangsrate an Partikelgewicht auf einmal nicht mehr als 5 % betragen darf.
Aus demselben Grund empfiehlt ASHRAE MERV13 als Rückluftfilter. Filter können nicht nur Partikel aus der Aerosolwolke herausfiltern, sondern auch die Aerosolwolke zerstreuen, sodass sie nicht in den Systemen vorhanden sein kann.
4) Präventive zentrale Klimaanlage oder präventive dezentrale Klimaanlage
Nach unserem gesunden Menschenverstand versorgt die zentrale Klimaanlage mehrere Räume. Sobald die Bakterien in einem Raum auftauchen, werden auch die übrigen Räume kontaminiert. Zu Beginn der Epidemie war die zentrale Klimaanlage das wichtigste Präventionsziel, während die dezentrale Klimaanlage dies nicht war.
Begibt sich eine infizierte Person an öffentliche Orte, werden die ausgeatmeten Gase von der Klimaanlage angesaugt. Die infektiöse Dosis in der Zuluft muss jedoch durch den Einsatz von schnell laufenden Ventilatoren, mehreren Filtern, Wärme- und Feuchtigkeitsbehandlungskomponenten und der Verdünnung mit Frischluft reduziert werden. Selbst bei Aerosolwolken in Innenräumen ist eine Kreuzinfektion unwahrscheinlich, wenn die zentrale Lüftungs- und Klimaanlage mehrere Räume versorgt. Bisher sind durch zentrale Klimaanlagen keine großflächigen Infektionen aufgetreten. Dezentrale Klimaanlagen wie Split-Klimaanlagen, Gebläsekonvektoren und VRV-Geräte in Restaurants, Bars, Bussen und Unterhaltungsstätten verursachen jedoch einen horizontalen Luftstrom im Raum, der die Aerosolwolke umhertreiben lässt (Abb. 4).
Während der Epidemie kam es hin und wieder zu Häufungen von Infektionen an Orten, an denen dezentralisierte Klimaanlagen zum Einsatz kamen. Dies ist auch ein typischer Ort für die Verbreitung von Aerosolwolken.
5) Gleichmäßige Verteilung oder Eindämmung des Luftstroms
Klimaanlagen legen Wert auf eine gleichmäßige Verteilung von Temperatur und Luftfeuchtigkeit. Theoretisch vermischt und verdünnt sich die Außenluft mit der Raumluft, der Luftstrom verteilt sich gleichmäßig, sodass die Virenkonzentration sinkt. Betrachtet man den Verteilungsprozess jedoch aus einer anderen Perspektive, kann dies die Verbreitung von Krankheitserregern begünstigen. Die Richtung des Luftstroms ist daher entscheidend. Deshalb legt die Raumreinigung im medizinischen, pharmazeutischen und elektronischen Bereich Wert auf ein Luftstrommuster, das von oben zugeführt und nach unten zurückgeführt wird. Dadurch wird die Funktion des Luftstroms optimal genutzt, um punktuelle Verschmutzungen schnellstmöglich abzusetzen und deren Ausbreitung zu verhindern. Die Belastungsdauer wird dadurch deutlich verkürzt. Die Eindämmung des Luftstroms ist wichtiger als eine gleichmäßige Verteilung. Zentralisierte Klimaanlagen können ein Luftstrommuster, das von oben zugeführt und nach unten zurückgeführt wird, problemlos realisieren, während dies bei dezentralen Klimaanlagen mit integrierter Luftaufbereitung und -verteilung schwierig ist.
6) Verhinderung der Luftzufuhr oder Leckage
Wenn die Luft in Innenräumen verschmutzt ist und Klimaanlagen diese verschmutzte Luft in Innenräume leiten, entsteht eine zweite Luftverschmutzung, die sogenannte indirekte Verschmutzung.
Die Übertragung von Bakterien in Innenräumen über die Klimaanlage ist nach unserem allgemeinen Verständnis äußerst gefährlich. Viren können sich in einer zentralen Klimaanlage nicht verbreiten. Selbst wenn, so ist deren Ausstoß durch einen wirksamen Luftfilter an Zuluft- und Abluftauslass erschwert. Aus reinigungstechnischer Sicht gibt es in den aktuellen Bau- und Abnahmesystemen nur wenige Fälle von Verschmutzung durch Leckagen, die durch Filter und deren Installation verursacht werden. Eine blinde Erhöhung der Frischluftmenge ohne Berücksichtigung der Druckdifferenzregelung führt jedoch dazu, dass der kontrollierte Druckabfall im Bereich außer Kontrolle gerät, und mit Schadstoffen (Viren) belastete Raumluft direkt austritt, was häufig zu Verschmutzungen (Infektionen) führt. Diese Art der Verschmutzung durch Leckagen wird als direkte Verschmutzung bezeichnet und ist noch schlimmer, da der unkontrollierte Luftstrom den Infektionsort schwer vorherzusagen macht. Deshalb schreiben die Normen und Standards für Krankenhausbauten im In- und Ausland keine Hochleistungsfilter für die Zuluftanschlüsse in wichtigen Abteilungen vor, sondern legen Wert auf eine regionale kontrollierte Druckdifferenzregelung.
7) Intermittierender Betrieb oder Dauerbetrieb
Aus Angst vor einer Virusübertragung durch die Klimaanlage muss diese oft intermittierend betrieben werden. Das heißt, die Klimaanlage wird nach einer gewissen Betriebszeit abgeschaltet und anschließend eine natürliche oder mechanische Lüftung eingeschaltet. 2-3-mal täglich für mindestens 30 Minuten ist eine Belüftung erforderlich. Wir alle wissen, dass zu viel Frischluft das Raumklima beeinträchtigt. Was wir jedoch nicht wussten: Eine durch eine Klimaanlage geschaffene angenehme Umgebung kann auch als Maßnahme gegen die Epidemie angesehen werden. Der Verlauf der Epidemie zeigt, dass COVID-19 unabhängig von niedrigen oder hohen Temperaturen weiterhin stark infektiös ist. Die Virusaktivität erreicht bei einer Raumtemperatur von 22–25 °C und einer relativen Luftfeuchtigkeit von 50–60 % ihren niedrigsten Wert (Abb. 5).
Durch das direkte Eindringen starker Frischluft wird außerdem das Gleichgewicht der Druckunterschiede zwischen verschiedenen Räumen zerstört, was zu einem ungeordneten Ablauf von Leckluftströmen führt.
Solange die Klimaanlage den Vorschriften entspricht, muss sie daher nicht nur kontinuierlich in Betrieb sein, sondern auch frühzeitig starten und das Herunterfahren verzögern. Eine stabile und kontrollierte Umgebung ist die eigentliche Voraussetzung für die Normalisierung der Epidemieprävention und -kontrolle.
Abb. 5 Überlebensrate des neuartigen Coronavirus sowie Temperatur und Luftfeuchtigkeit
8) Verzögerungsanpassung oder Begrenzungsverhinderung
Die Regelung der Klimaanlage erfolgt über einen Temperatur- und Feuchtigkeitssensor. Dieser wird vom System angepasst, nachdem der Sensor eine Temperatur- oder Feuchtigkeitsabweichung festgestellt hat. Dieser Vorgang wird als Verzögerungsanpassung bezeichnet.
Relativ gesehen sind Temperatur und Luftfeuchtigkeit sehr hoch und die Innengehäusestruktur und -ausrüstung verfügen ebenfalls über eine Wärmekapazität. Daher erfordert eine Änderung der Innentemperatur um 1 °C mehr Energie oder schwankt nicht stark.
Auch wenn die Temperatur und Luftfeuchtigkeit komfortabler Klimaanlagen positive und negative Abweichungsregelungsanforderungen haben, ist die Anpassungszeit im Allgemeinen nicht das Problem. Diese Funktion ist auch die Grundlage für komfortable Klimaanlagen zur variablen Luftmengenregelung.
Die Staubkonzentration ist relativ gering, bei etwas Unachtsamkeit beträgt die Streuung ein Dutzend oder sogar über Hundert Partikel.
Sobald die Bakterien- und Staubkonzentration den Grenzwert überschreitet, können Probleme auftreten. Die Parameter müssen unter den Grenzwert eingestellt werden, bevor eine übermäßige Bakterien- und Staubkonzentration erkannt wird.
Sobald die Abschreckungsgrenze erreicht ist, muss eingegriffen werden. Die Zeit von der Behebung der Abweichung von übermäßiger Bakterien- und Staubkonzentration bis zum Erreichen des Stabilisierungszustands wird als dynamische Selbstreinigung der Verschmutzung bezeichnet. Dies ist ein wichtiger Parameter für die Kontrolle einer kontrollierten Umgebung. Natürlich hängt er auch mit den Kontrollanforderungen für das Verarbeitungsrisiko zusammen.
9) Fensterlüftung oder Innentemperaturhaltung
Fensterlüftung ist zwar die kostengünstigste und effektivste Methode zur Vorbeugung und Eindämmung von COVID-19, hat aber in großen Räumen kaum Auswirkungen. COVID-19 ist eine selbstlimitierende Erkrankung, für die es keine spezielle Heilung gibt. Immunität ist der beste Arzt und die beste medizinische Behandlung. Egal ob Winter oder Sommer, es ist wichtig, eine angenehme Raumtemperatur aufrechtzuerhalten. Natürlich kann dies nicht immer präzise genug sein, um mehr Frischluft hereinzulassen. Die Temperatur kann zwischen 16 °C und 28 °C liegen, solange dies die Immunität nicht beeinträchtigt, da die Stärkung der Immunität während der Epidemie das Wichtigste ist. Ab einem bestimmten Punkt ist eine stabile Raumtemperatur wichtiger als das Öffnen der Fenster zum Lüften.
Im Hinblick auf die Aerosolwolke kann die variable Luftströmungsrichtung manchmal zur treibenden Kraft für die Ausbreitung der Aerosolwolke werden.
10) Übertragungsunterbrechung oder Präventions- und Kontrollmaßnahmen
Welchen Zweck erfüllen Klimaanlagen als Gegenmaßnahmen in der Zeit nach der Epidemie? Die Behandlung von COVID-19-Patienten in Innenräumen? Oder die Eindämmung der Ausbreitung von COVID-19?
In der Zeit nach der Epidemie dienen Klimaanlagen als Präventions- und Kontrollmaßnahmen, um Kreuzinfektionen im Einzelfall zu vermeiden oder zu reduzieren. Technische Maßnahmen verhindern die Ausbreitung, Vermehrung und Übertragung. Das Virus kann nur von Patienten eingeschleppt werden, nicht aber über die Außenluft oder – wie Schimmel und Bakterien – in der Natur.
Auch wenn die Klimaanlage über strenge Präventivmaßnahmen verfügt, muss der Standort bei Bestätigung eines Coronavirus-Falls oder eines Verdachtsfalls sofort stillgelegt und die Klimaanlagen ausgeschaltet werden. Außerdem muss rechtzeitig eine Meldung an die örtliche Gesundheits- und Seuchenpräventionsbehörde erfolgen, damit eine Notfallbehandlung durchgeführt werden kann und eine gründliche Reinigung und Desinfektion durchgeführt werden kann.
Übermäßige Präventions- und Kontrollmaßnahmen, die Energie und Geld kosten, sind wenig sinnvoll. Kurz gesagt: Welche Ziele verfolgt eine Klimaanlage in der Zeit nach der Epidemie? Was ist das Ziel der Bakterienbekämpfung? Wenn die Prävention und Bekämpfung des Coronavirus weiterhin das Ziel ist, sind das Tragen von Masken, das Einhalten von Abstand und Händewaschen die Voraussetzung. Diese Maßnahmen sind wirksamer als andere wirksame Maßnahmen einer Klimaanlage, sofern sie von allen, auch von COVID-19-Patienten, umgesetzt werden können.
Wenn das Kontrollziel die allgemeine Vorbeugung und Kontrolle bakterieller Kreuzinfektionen ist, wird bei der Planung der „Richtlinie für die Gestaltung allgemeiner Krankenhausgebäude“ GB 51039-2014 berücksichtigt. In öffentlichen Bereichen können drei in medizinischen Umgebungen übliche Kontrollmaßnahmen ergriffen werden: angemessene Belüftung, Zuluft von oben und Abluft von unten sowie eine geeignete Filterung der Abluft. Diese Maßnahmen haben sich in der Praxis als wirtschaftlich, energiesparend, effektiv und ausgereift erwiesen. Wenn es die Bedingungen erlauben, können Klimaanlagen mit konstanter Druckdifferenz und variabler Frischluftmenge eingesetzt werden.
3. Schlussfolgerung
Dieser Artikel legte nahe, dass Atemtröpfchen und enger Kontakt die Hauptübertragungswege von COVID-19 darstellen. Eine Infektion durch Aerosole ist möglich, wenn man sich über längere Zeit in geschlossenen Räumen mit hoher Aerosolkonzentration aufhält, was durch fast 30 Millionen Infektionsfälle im Rahmen der Epidemie belegt wurde. Das Tragen von Masken, das Einhalten sozialer Distanz und Händewaschen gelten als die wirksamsten Maßnahmen zur Prävention und Eindämmung der Epidemie.
Die häufige Häufung von Infektionen in einem begrenzten Raum ist sehr wahrscheinlich auf Aerosolwolken zurückzuführen.
Die bestehenden, nicht identifizierten Fälle von Superübertragungen lassen sich mit der Theorie der Aerosolwolkenübertragung sinnvoll erklären. Die Simulation der Aerosolwolkenübertragung mittels CFD ist zwar nicht schwierig, aber ohne die Unterstützung einer großen Anzahl epidemiologischer Untersuchungen erfolglos. Obwohl die Unsicherheit und Zufälligkeit der Aerosolwolkenübertragung die traditionellen Theorien und Gegenmaßnahmen zur Infektionsprävention und -kontrolle in Frage stellen, ist ihre Kontrolle nicht schwierig.
Bei der Klimaanlage in der Zeit nach der Epidemie sollten zunächst die Gegenmaßnahmen und Kontrollziele festgelegt werden. Es sollte vermieden werden, auf der Grundlage logischer Überlegungen und des gesunden Menschenverstands über die Gegenmaßnahmen und Kontrollziele zu spekulieren.
Für nicht-medizinische Klimaanlagen in der Postepidemiephase können drei Maßnahmen ergriffen werden, die üblicherweise in der allgemeinen medizinischen Umgebungskontrolle eingesetzt werden: angemessene Belüftung, Luftstromverteilung und eine geeignete Filterung der Rückluft. Diese Maßnahmen sind energiesparend, kostengünstig und durchführbar. Übermäßige Präventions- und Kontrollmaßnahmen sind unnötig. Kurz gesagt: Die Gegenmaßnahmen für Klimaanlagen in der Postepidemiephase sollten konform, angemessen und sinnvoll sein.
Gepostet von Shen Jinming und Liu Yanmin zum Thema HVAC
Veröffentlichungszeit: 14. Oktober 2020








